On parle d’infertilité quand un couple ne parvient pas à avoir une grossesse après 1 an de rapports réguliers non protégés. Plutôt que d’infertilité, je préfère le terme d’hypofertilité car il existe un amalgame entre infertilité et stérilité.
On parle d’infertilité quand un couple ne parvient pas à avoir une grossesse après 1 an de rapports réguliers non protégés. Plutôt que d’infertilité, je préfère le terme d’hypofertilité car il existe un amalgame entre infertilité et stérilité.
L’hypofertilité d’un couple est pour 30% d’origine féminine, 20% d’origine masculine et pour 40% dépend des 2.
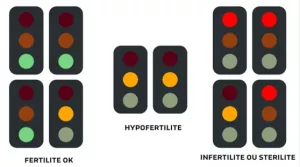
En fait plutôt que de rechercher qui est responsable de ce délai dans la conception, ce qu’il faut avoir en tête c’est que la fertilité est un rapport d’alchimie. Dans un documentaire d’Arte, un biologiste explique de façon simple que chaque membre du couple peut être catalogué comme un feu tricolore.
Ainsi, quand les 2 membres du couple sont au vert, pas de problème.
Quand un seul est vert et que l’autre est orange, c’est toujours ok.
C’est lorsque les 2 membres du couple sont au orange ou que l’un d’eux présente une pathologie avérée et donc est rouge que les problèmes d’infertilité commencent. On parle bien ici d’infertilité, c’est-à-dire un délai dans la conception (avec ou sans aide médicale) et non pas de stérilité qui est une incapacité totale à concevoir.
Ainsi donc, c’est bien aux 2 membres du couple de porter la problématique d’hypofertilité. D’ailleurs 1 couple sur 6 consulte pour cette problématique.
Nous allons déjà revoir les grands principes de la fertilité féminine et masculine puis expliquer comment l’ostéopathie peut vous aider à améliorer votre fertilité.
Grands principes de la fertilité
Fertilité féminine
La femme n’est pas fertile tout au long de son cycle.
Pour avoir une explication plus poussée du cycle féminin, je vous invite à suivre ce lien Cycle féminin
Revenons donc rapidement sur la façon dont un cycle se décompose en 4 phases :

- 1e phase : les menstruations. La chute hormonale provoque la desquamation des cellules de l’endomètre. Les règles ne doivent pas être trop abondantes ni douloureuses. Dans le cas contraire, cela nous renseigne sur des dysfonctions de mobilité de l’appareil génital, ou une dysharmonie hormonale. N’hésitez pas à consulter un ostéopathe spécialisé en système endocrinologique pour faire le point.
- 2e phase : phase folliculaire. La croissance du taux d’œstrogène, première hormone ovarienne, se fait de façon progressive. Elle est stimulée par la FSH, hormone hypophysaire (produite par une glande hormonale présente dans le cerveau). L’endomètre (couche interne de l’utérus) se développe et s’épaissit grâce au taux d’œstrogène. En parallèle, les follicules ovariens se développent sur un ovaire. 1 ou 2 follicules vont arriver à maturation et donner un ovule à la prochaine étape.
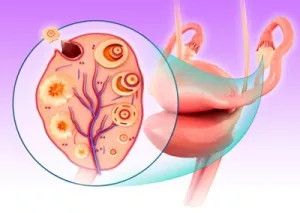
- 3e phase : l’ovulation sous la stimulation de la LH, autre hormone hypophysaire. Elle est synthétisée à partir d’un certain taux d’œstrogène et s’il n’y a pas trop de progestérone. C’est à ce moment et à ce taux d’œstrogènes que la glaire cervicale qui recouvre le col de l’utérus va se modifier et permettre le passage des spermatozoïdes. J’en profite pour faire un aparté sur la mobilité des trompes. C’est cette mobilité qui est essentielle pour capter l’ovule émis. En cas d’antécédent chirurgical au niveau abdominal, d’infection ou d’endométriose, il est essentiel de travailler cette mobilité avec un ostéopathe spécialisé en gynécologie.
- 4e phase : la phase lutéale. L’ovulation laisse au niveau de l’ovaire un reliquat folliculaire appelé corps jaune. C’est ce corps jaune qui produit la progestérone, 2e hormone ovarienne. Cette hormone a plusieurs fonctions locales comme diminuer le mouvement de l’utérus, augmenter la vascularisation de l’endomètre, épaissir la glaire cervicale. Il est à noter que cette hormone augmente votre température corporelle.
Ce cycle peut être monitoré par la courbe de température. C’est un outil précieux qui nous permet de savoir comment s’organise ces 4 phases. La prise en charge ostéopathique et en phytothérapie peut être très différente selon l’allure de vos courbes de température. Ce que j’aime avec ces courbes, c’est qu’elles donnent une idée de votre cycle hormonal dans le temps. Un bilan sanguin ne donnera une vérité vraie qu’à un jour et une heure donnés.
Après 35 ans
A partir de 35 ans, certains cycles deviennent anovulatoires, c’est-à-dire qu’il n’y a pas d’ovulation. On bascule peu à peu vers la ménopause qui sera effective vers 50 ans.
Ainsi, à chaque cycle ovulatoire, vous avez 15-20% de chance d’être enceinte. Mais comme vous n’ovulez plus à chaque cycle, le temps de conception s’allonge. Là où il faut en moyenne 6 mois à une femme de 20 ans pour être enceinte, il faut entre 1 et 2 ans à une femme de 35 ans. Pas de panique donc mais n’hésitez pas à vous faire suivre rapidement par une gynécologue spécialisée en fertilité afin de vérifier qu’aucun obstacle médical ne se dresse sur votre chemin. Prenez d’autant plus rapidement rendez-vous qu’il faut compter entre 6 et 9 mois pour avoir un premier rdv dans des centres spécialisés de Procréation Médicalement Assistée (PMA).
3 mois pour se rééquilibrer
Dans la description classique de ce cycle féminin, on oublie de préciser que la vingtaine de follicules qui deviennent actifs sur un cycle viennent de follicules primordiaux qui ont maturés 3 mois. Ainsi, selon les cas, il faudra 3 mois pour acter une réponse corporelle au traitement ostéopathique mais aussi aux changements que vous aurez opérés dans votre hygiène de vie.
Les principales causes d’hypofertilité féminines :
- Troubles de l’ovulation (qui vont de pair avec des anomalies de règle souvent)
- Problème hormonal
- Atteinte des trompes
- Anomalie de l’utérus
- Endométriose
- Anomalie congénitale
- Age
Fertilité masculine
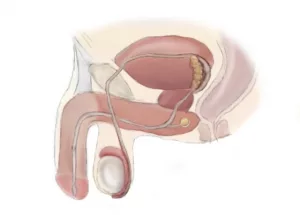
Les hommes sont responsables à 20% de l’hypofertilité d’un couple. C’est eux qu’on va tester en premier car le spermogramme est un examen médical peu invasif et indolore.
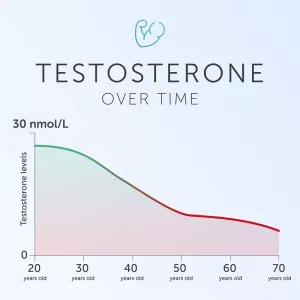
Les spermatozoïdes sont produits dans les testicules selon un processus de maturation qui dure 72 jours environ à une température d'environ 34°C (selon les ouvrages de physiologie masculine, on a des informations qui diffèrent, mais la règle générale est qu'il faut que les testicules soient maintenus à une température inférieure de 1 à 2°C par rapport à celle du corps) et sous la commande de la testostérone, hormone produite par le testicule essentiellement sous contrôle de la FSH, une hormone émise toujours par l'hypophyse (dans le cerveau donc).
C’est à cause de cette température fonctionnelle de 34°C que le testicule sort du corps de l’enfant en créant une gouttière anatomique appelée canal inguinal qui contient des éléments vasculo-nerveux et musculaire essentiels au fonctionnement du testicule. Vous avez dû remarquer que lorsqu’il fait froid, le testicule remonte et il redescend s’il fait chaud. C’est pour maintenir une température à 34°C garante de la production des spermatozoïdes.
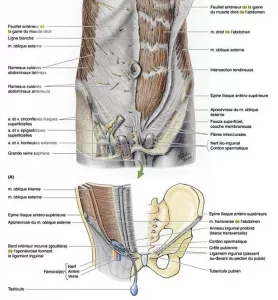
Puis ces spermatozoïdes sont conduits dans un canal lors de l’éjaculation. La prostate fournit en parallèle le liquide séminal qui apporte un environnement sain et nutritif pour le spermatozoïde et des éléments pour passer à travers la glaire cervicale de madame.
N’hésitez pas à consulter un ostéopathe spécialisé dans l'accompagnement à la fertilité quand vous avez un désir d'enfant et particulièrement quand vous ressentez un trouble sur le réflexe de remontée du testicule, quand il y a des antécédents de torsion ou de trauma sur le testicule ou lorsqu’il y a des troubles à l’éjaculation.
Rencontre des gamètes
La rencontre des gamètes mâles et femelles dépend :
- De la présence d’un rapport sexuel dans la fenêtre de fertilité féminine
- De la qualité de la glaire cervicale qui recouvre le col. Cette glaire cervicale est une espèce de videur de boîte de nuit. En dehors de la fenêtre de fertilité féminine, elle ne laisse rien passer. Elle est alors épaisse et acide. Pendant la fenêtre de fertilité cette glaire est fine et coulante. D’ailleurs des pertes transparentes ou légèrement blanches, non odorantes et sans sensation d’irritation peuvent indiquer cette fenêtre de fertilité.
- De la mobilité de l’utérus et des trompes qui sont responsables de la migration à la fois de l’ovule mais aussi des spermatozoïdes (ce ne sont pas les spermatozoïdes qui font tout le chemin tout seul…)
- De la mobilité des spermatozoïdes et de leur capacité à pénétrer l'ovule.
Nidation et fausse couche
L’œuf fécondé va ensuite se fixer sur l’endomètre épaissi sous l’action des œstrogènes et vascularisé sous l’action de la progestérone. Il faut que l’œuf atteigne les vaisseaux sanguins pour transmettre une hormone appelée HCG qui va permettre de maintenir l’activité du corps jaune et donc la production de progestérone. Sans cette HCG, le corps jaune finit par se taire : c’est la chute hormonale et le début des règles.
On comprend donc que l’équilibre des phases d’œstrogène et de progestérone est essentiel pour fixer l’œuf fécondé.
Encore une fois, les courbes de températures nous permettent de vérifier de façon simple comment s’établit cet équilibre hormonal.
Conseils hygiéno-diététiques pour un désir d’enfant
Il faut bien entendu des rapports sexuels rapprochés : 1 fois tous les jours ou tous les 2 jours surtout en période d’ovulation.
Evitez les excitants tels que le café ou l’alcool qui interfèrent notamment avec l’équilibre hormonal mais aussi les sports intensifs. Et équilibrez vos activités "stressantes" avec des techniques de relaxation telles que la méditation ou la cohérence cardiaque.
Pour les hommes, il faut éviter les vêtements trop serrés afin de maintenir les testicules à bonne température et évitez les positions prolongées avec jambes serrées, ordinateur ou tablette sur les genoux, portable dans la poche avant du pantalon...
Les nutriments nécessaires au bon fonctionnement du système hormonal sont apportés par une alimentation saine et variée. On conseille souvent des compléments vitaminiques lors de la préconception puis de la grossesse en prévention des malformations fœtales et donc des fausses couches. Rappelez-vous que la qualité des gamètes qui vont constituer le futur embryon se joue pendant 3 mois avant la fécondation! On évite donc ce qui dégrade les cellules du corps et donc les gamètes à savoir le stress oxydatif et l'inflammation et on apporte de bons nutriments. J'espère avoir le temps de compléter un jour cet aspect sur le site !
Il est prouvé qu’une activité physique régulière aide à maintenir un bon équilibre hormonal. Marcher 30 min par jour suffisent 😊
Dormez! Un sommeil de bonne qualité améliore la qualité des gamètes (ovule et spermatozoïdes), l'équilibre hormonal, et diminue le stress oxydatif et l'inflammation.
Évitez les perturbateurs endocriniens : ils sont nombreux et il est difficile de s’en affranchir complètement. Pour les règles de base :
- Ne mangez pas, ni ne réchauffez les aliments dans du plastique. Évitez de les acheter enveloppés de plastique.
- Choisissez des produits cosmétiques autant que possible biologiques avec une liste d’ingrédients compréhensible.
- Faites attention aux produits d’entretien. Limitez-vous à des produits sains comme le vinaigre ménager, le savon noir …
J'ajoute ici le Yoga de la femme ou le Fertility Yoga. C'est un yoga doux organisé autour de la mobilité du bassin et de l'ouverture des hanches. En ostéopathie, je travaille souvent les organes tels que l'utérus pour redonner de la mobilité du bassin. Ce yoga prend le problème en sens inverse. La mobilité du bassin assure une bonne vascularisation et donc un bon fonctionnement de l'appareil gynécologique.
Quels sont les thérapeutes qui agissent en cas de problème de fertilité ?
Les médecins traditionnels chinois sont des thérapeutes qui aident à rééquilibrer globalement le corps mais avec une logique et un raisonnement basé sur l’Energie vitale du corps et de sa circulation. Dans cet équilibre global, ils agissent dans ces problématiques de fertilité. Il existe plusieurs thérapies qui se basent sur ces principes : acupuncture, shiatsu, Tuina, …
Et/ou les thérapeutes en ayurvéda. Ils établissent votre profil avec ces points forts et ses points faibles. Le but de l'ayurveda, comme en médecine traditionnelle chinoise ou en ostéopathie d'ailleurs, est de rééquilibrer votre corps avec des principes qui dépendent de cette philosophie indienne. Je vous propose d'écouter un podcast afin de vous faire une meilleure idée 😉
Les naturopathes ont également comme objectif de vous guider vers un équilibre global de santé avec des outils dits naturels comme l’exercice physique, la phytothérapie, la micronutrition, etc… Ils sont intéressants à consulter pour faire le point sur votre hygiène de vie et trouver les moyens de l’améliorer.
Les sophrologues peuvent vous soutenir sur la gestion des douleurs, notamment en cas de parcours PMA, mais aussi dans la gestion des émotions qui sont intenses quand il y a un désir d'enfant.
Et les ostéopathes bien sûr !
On en parle sur France Bleu
Des podcasts pour se donner une idée...
Comment l’ostéopathie peut-elle m’aider dans le cas d’une infertilité ?
Le suivi ostéopathique se fait dès que possible et en parallèle du suivi médical PMA à partir de 35 ans. Il concerne aussi bien la femme que l’homme comme vous l’avez bien compris désormais !
Je propose alors aux patients un suivi spécifique en 3 séances espacées d’un mois :
- 1e séance : séance d’ostéopathie globale. On identifie les troubles fonctionnels et posturaux du corps et on les traite. Le but c’est d’être en forme et d’être sûr que le corps n’est pas trop occupé avec autre chose que ce désir d’enfant.
- 2e séance : un travail loco-régional spécifique et approfondi du bassin et de l’appareil reproducteur. Je n’utilise aucune technique interne. Tout se fait donc depuis l’extérieur et en tenue confortable. Le but est de bien rechercher la mobilité des ligaments et moyens de vascularisation et d’innervation de l’appareil reproducteur.
- 3e séance : rééquilibration hormonale. Une fois que plus rien ne semble perturber la fécondité, on ouvre l’ordre de commande au niveau du système hormonal. A ce moment-là, pour les patientes, vous fournissez déjà 2 à 3 courbes de température et je peux vous conseiller en phytothérapie pour compléter le traitement ostéopathique. Mais ce n’est pas systématique.
Ensuite, on patiente 3 mois pour ce qui est de l’ostéopathie. Et on continue à suivre les courbes de température pour les dames.
 Pendant le processus d’aide à la procréation, je vous suis pour maintenir les effets des séances précédentes et à distance des stimulations ovariennes (3 semaines avant environ). Il faut garder en tête que dès qu’on réalise une intervention, on transmet une information au corps qui doit la gérer. Le mieux est donc d’espacer les visites et d’éviter une grosse séance d’ostéopathie juste avant une insémination par exemple.
Pendant le processus d’aide à la procréation, je vous suis pour maintenir les effets des séances précédentes et à distance des stimulations ovariennes (3 semaines avant environ). Il faut garder en tête que dès qu’on réalise une intervention, on transmet une information au corps qui doit la gérer. Le mieux est donc d’espacer les visites et d’éviter une grosse séance d’ostéopathie juste avant une insémination par exemple.
Enfin, il y a la théorie et la pratique. Si vous présentez des douleurs pelviennes importantes après une stimulation ovarienne intense, je préfère vous recevoir pour une séance adaptée afin de drainer les liquides du pelvis avant l’insémination et ainsi vous mettre dans de meilleures dispositions. Bref, la seule règle lors du suivi PMA, c’est que la douleur est un signal d’alarme qui vous indique si vous avez besoin d’un soin. On adaptera ensuite en fonction de votre parcours.
Au passage, je vous pousse un podcast qui interview une biologiste du centre PMA d'Avignon. Cette entrevue est très pédagogique et elle explique bien les différentes stratégies utilisées dans les centres de PMA et la cotation pour les embryons. Bref, un podcast qui peut vous faire du bien avec des informations claires et rassurantes !
Stratégies de Procréation Médicalement Assistée